Les troubles ventilatoires, qu'ils soient obstructifs ou restrictifs, sont identifiés grâce à l'exploration fonctionnelle respiratoire (EFR). L'évaluation de la capacité pulmonaire totale est un indicateur clé. Une diminution de cette capacité suggère un syndrome restrictif. Inversement, si elle est normale ou augmentée, un syndrome obstructif peut être suspecté. Le rapport de Tiffeneau, dont la valeur seuil est fixée à 0,7, permet de confirmer la présence d'un syndrome obstructif. Dans les cas de trouble ventilatoire obstructif, la spirométrie peut être complétée par un test bronchodilatateur. Ce test vise à évaluer la réversibilité de l'obstruction bronchique et à orienter le choix thérapeutique. Un trouble ventilatoire est considéré comme réversible lorsque le volume expiratoire maximal par seconde (VEMS) augmente de plus de 12 % et dépasse 200 ml après l'inhalation d'un bronchodilatateur.
L'obstruction des voies aériennes englobe tout ce qui entrave le flux d'air entrant et sortant des poumons. Cela peut résulter d'un gonflement, d'une accumulation de mucus, de la présence d'excroissances anormales ou d'objets étrangers bloquant les conduits aériens. L'obstruction peut se manifester progressivement ou uniquement dans des circonstances spécifiques. Les symptômes peuvent passer inaperçus jusqu'à ce qu'une difficulté respiratoire survienne. Elle peut également apparaître soudainement, comme en cas d'étouffement par un corps étranger dans la trachée ou lors d'une réaction allergique aiguë. En cas de détresse respiratoire ou de difficulté à avaler, il est impératif de contacter immédiatement les services d'urgence.
Les obstructions peuvent affecter les voies aériennes supérieures (nez, gorge) ou inférieures (bronches). La prise en charge à long terme des maladies obstructives réversibles des voies aériennes (ROAD) a pour objectifs de déterminer le traitement minimal permettant de contrôler les symptômes, de permettre la reprise d'une vie normale, de prévenir les crises sévères et le décès, et de maîtriser l'obstruction du flux aérien. Les maladies obstructives réversibles des voies aériennes incluent l'asthme, la bronchite chronique et l'emphysème. Bien que la distinction entre ces affections puisse être complexe, elles partagent des possibilités thérapeutiques pharmacologiques similaires, incluant des bronchodilatateurs et des anti-inflammatoires.
Le terme "syndrome obstructif" décrit un ensemble de symptômes survenant lorsque les voies respiratoires sont obstruées ou rétrécies. Il concerne aussi bien les voies aériennes supérieures que inférieures. Ce syndrome est un terme générique regroupant diverses affections médicales, telles que l'asthme, la bronchite chronique, l'emphysème et la bronchectasie. Ces pathologies se caractérisent par un rétrécissement des voies respiratoires, rendant la respiration difficile. Les symptômes fréquents incluent l'essoufflement, la toux chronique, une production excessive de mucus, une respiration sifflante et une sensation d'oppression thoracique, ainsi qu'une fatigue généralisée.
Les causes les plus fréquentes sont le tabagisme, l'exposition prolongée à des irritants pulmonaires et des antécédents génétiques de maladies pulmonaires obstructives. Dans le cas des troubles obstructifs des voies respiratoires, les bronches diminuent de calibre. Ce rétrécissement peut être dû à une inflammation, une accumulation de mucus, une contraction des muscles des voies aériennes, ou une combinaison de ces facteurs. Par conséquent, l'air circule moins librement dans les poumons, entraînant une diminution du débit aérien. La respiration devient plus laborieuse, pouvant mener à la fatigue et à la faiblesse.
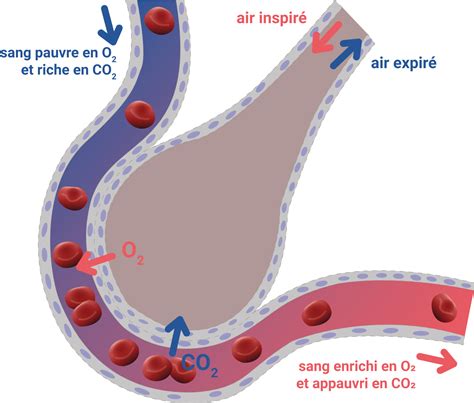
Un phénomène appelé hyperinflation pulmonaire peut survenir lorsque l'air reste piégé dans les poumons, comprimant les voies aériennes adjacentes et rendant la respiration encore plus difficile. Cette diminution du débit d'air et l'obstruction des voies aériennes peuvent empêcher les poumons d'absorber suffisamment d'oxygène, entraînant une hypoxémie (faible teneur en oxygène dans le sang). Les conséquences peuvent être la fatigue, la confusion, la somnolence et la cyanose (coloration bleutée de la peau et des muqueuses). Dans d'autres cas, les poumons ne parviennent pas à éliminer suffisamment de dioxyde de carbone, ce qui entraîne une hypercapnie (augmentation du taux de CO2 dans le sang), se manifestant par de la somnolence, de la confusion, des maux de tête et une faiblesse musculaire.
Le syndrome restrictif pulmonaire, quant à lui, se caractérise par une diminution de la capacité ventilatoire. Ce phénomène peut survenir dans de nombreuses pathologies. Il se manifeste par une restriction de la capacité pulmonaire totale, souvent associée à une diminution de la capacité vitale, entraînant une réduction du volume pulmonaire mobilisable lors de l'inspiration et de l'expiration. Il est généralement détecté lors d'épreuves fonctionnelles respiratoires. Le syndrome restrictif s'oppose au syndrome obstructif, qui se traduit par une obstruction des débits expiratoires et est lié à l'asthme ou à des pathologies liées au tabagisme comme la BPCO.
Les pathologies pouvant provoquer un syndrome restrictif incluent les fibroses pulmonaires rendant le poumon plus rigide (plus difficile à gonfler), les pathologies pleurales, les maladies neuromusculaires, l'obésité et les déformations de la cage thoracique ou de la paroi thoracique. Une atteinte de la paroi thoracique, comme des séquelles de radiothérapie ou des brûlures, peut également la rendre plus rigide. Le diagnostic du syndrome restrictif repose sur la spirométrie, un examen évaluant le fonctionnement des poumons, mesurant les volumes pulmonaires et les débits d'air lors de l'expiration. La prise en charge du syndrome restrictif pulmonaire consiste dans le traitement de la cause sous-jacente (maladie neuromusculaire aiguë, atteinte pulmonaire de maladies auto-immunes, etc.).
Plusieurs affections médicales entrent dans la catégorie des maladies obstructives des voies aériennes. Parmi elles, on trouve :
Dans la bronchite chronique, les glandes tapissant les bronches augmentent de volume et sécrètent plus de mucus. Une inflammation des bronchioles se développe, pouvant provoquer une contraction spastique des muscles lisses du tissu pulmonaire, aggravant l'obstruction. L'inflammation entraîne également un gonflement des voies respiratoires et des sécrétions, limitant davantage le débit aérien. Avec le temps, les voies respiratoires de petit diamètre se rétrécissent et finissent par être détruites.
Les symptômes de la BPCO se développent et progressent sur plusieurs années. Chez les personnes atteintes, les symptômes apparaissent généralement entre 40 et 50 ans. Ils débutent par une toux légère produisant des expectorations claires, plus prononcées le matin. Une dyspnée (essoufflement) peut survenir à l'effort. Souvent, les individus attribuent ces symptômes au vieillissement ou à une mauvaise condition physique, réduisant leur activité physique en conséquence. Parfois, la dyspnée ne se manifeste initialement que lors d'une infection respiratoire, accompagnée d'une toux plus fréquente et d'une augmentation du volume des expectorations, qui changent souvent de couleur (jaune ou verdâtre).
À mesure que la BPCO progresse, l'essoufflement s'aggrave à l'effort, surtout si la personne continue de fumer. Les pneumonies et autres infections pulmonaires deviennent plus fréquentes. Ces infections peuvent provoquer une dyspnée sévère, même au repos, nécessitant une hospitalisation. La dyspnée lors des activités quotidiennes peut persister après la guérison d'une infection. Environ un tiers des personnes atteintes de BPCO grave subissent une perte de poids importante, dont les causes ne sont pas entièrement claires mais peuvent inclure une alimentation insuffisante due à l'essoufflement et une augmentation du facteur de nécrose tumorale dans le sang. Des crachats de sang lors d'efforts de toux doivent toujours faire suspecter un cancer du poumon. L'hypoventilation alvéolaire nocturne entraîne une rétention de dioxyde de carbone et une baisse de l'oxygénation sanguine, pouvant causer des céphalées matinales.
Certaines personnes développent un mode de ventilation inhabituel, comme expirer en pinçant les lèvres, ou adoptent des positions spécifiques pour faciliter la respiration en utilisant les muscles du cou et des épaules. Avec le temps, un thorax en tonneau peut apparaître en raison de l'augmentation de la taille des poumons due au piégeage aérien. La baisse de l'oxygénation sanguine peut entraîner une cyanose (coloration bleutée de la peau), parfois discrète sur peau foncée. Des zones pulmonaires fragiles peuvent se rompre, provoquant un pneumothorax, caractérisé par une douleur brutale et une dyspnée nécessitant une intervention immédiate.
Une exacerbation de la BPCO se manifeste par une aggravation de la toux, de la dyspnée et une augmentation des expectorations, qui deviennent jaunes ou vertes, parfois accompagnées de fièvre et de douleurs diffuses. La dyspnée peut survenir au repos et être suffisamment grave pour nécessiter une hospitalisation. Les exacerbations peuvent être déclenchées par la pollution atmosphérique, les allergènes ou des infections. Durant les exacerbations graves, une insuffisance respiratoire aiguë, potentiellement mortelle, peut survenir, avec des symptômes tels qu'une dyspnée sévère, une anxiété intense, des sueurs, une cyanose et de la confusion.
Le diagnostic du syndrome obstructif repose sur plusieurs éléments : l'anamnèse médicale, l'examen physique et les tests de la fonction pulmonaire. Un patient fumeur souffrant d'un syndrome obstructif doit impérativement arrêter de fumer. Le diagnostic de BPCO est établi par spirométrie, bien que d'autres tests de la fonction pulmonaire puissent être utiles. Une radiographie thoracique est souvent réalisée pour rechercher une hyperinflation et exclure d'autres pathologies pulmonaires, bien que les lésions de la BPCO ne soient pas toujours visibles. La distinction entre bronchite chronique et emphysème n'est pas toujours cruciale, car ces deux pathologies coexistent fréquemment. La gravité de l'obstruction du débit aérien est le facteur déterminant pour évaluer l'état de santé et le fonctionnement du patient.
Dans la BPCO peu sévère, l'examen clinique peut ne révéler rien d'anormal. À mesure que la maladie progresse, des sifflements peuvent être audibles à l'auscultation, ou une diminution des bruits respiratoires normaux. Une expiration prolongée peut être constatée. La mobilité du thorax diminue, et le patient peut solliciter les muscles du cou et des épaules pour respirer. Dans les stades précoces, la radiographie thoracique est généralement normale. Les stades plus avancés peuvent montrer une distension pulmonaire excessive, un amincissement des vaisseaux sanguins ou la présence de bulles, suggérant un emphysème. Les médecins peuvent identifier une obstruction au flux ventilatoire par spirométrie, mesurant la quantité d'air expiré et sa vitesse. Une baisse du volume expiratoire maximal en une seconde (VEMS) est caractéristique.
Les traitements pour les troubles obstructifs des voies respiratoires varient en fonction de la maladie sous-jacente et de la gravité des symptômes. Les approches couramment utilisées comprennent :
Le traitement de la BPCO inclut les procédures diagnostiques, l'identification des déclencheurs et des inducteurs de l'obstruction bronchique, l'évaluation de la gravité de la maladie, puis le traitement et l'éducation du patient. L'arrêt du tabagisme est un aspect essentiel du traitement de la BPCO. Bien que généralement irréversible, la fonction pulmonaire peut partiellement récupérer après l'arrêt du tabac. Les personnes atteintes de BPCO ont un risque accru de développer des troubles du rythme cardiaque, un cancer du poumon (plus élevé chez les fumeurs atteints de BPCO), de l'ostéoporose, une dépression, une maladie coronarienne, une fonte musculaire et un reflux gastro-œsophagien.

La gestion à long terme des maladies obstructives réversibles des voies aériennes vise à trouver le traitement minimal efficace pour contrôler les symptômes, permettre une vie normale, prévenir les crises graves et le décès, et maîtriser l'obstruction du flux aérien. La spirométrie est un outil diagnostique fondamental, montrant une diminution des débits d'air, particulièrement du VEMS, tandis que les volumes pulmonaires sont moins affectés. Des anomalies de la courbe débit-volume peuvent survenir si les bronchioles sont atteintes. L'abaissement du rapport VEMS/CVF est caractéristique de l'obstruction.
La pandémie de COVID-19 a représenté un risque particulier pour les personnes atteintes de BPCO, augmentant leur risque d'hospitalisation ou de décès.
En résumé, le syndrome obstructif réversible est une condition complexe affectant les voies respiratoires, avec des causes variées, des symptômes allant de la toux à l'essoufflement sévère, et des options de traitement visant à améliorer la qualité de vie et à contrôler la maladie. Une compréhension approfondie de ces aspects est cruciale pour une prise en charge efficace.
tags: #syndrome #obstructif #reversible